5月20日,国家医保局召开启动DRG支付全国试点工作电视电话会议,会议宣布将在30个城市开展DRG支付试点工作。6月5日,国家医保局会同财政部、卫生健康委、中医药局正式发布《按疾病诊断相关分组付费国家试点城市名单》通知。

文件中提到,医疗保险支付方式改革是以金平新时代中国特色社会主义思想为指导,全面贯彻党的十九届二中、三中全会精神的重要举措,也是完善医疗保险支付机制和利益调控机制的重要抓手。以探索建立DRG支付体系为突破口,实施以病种付费为基础的多元复合支付方式,有助于医保支付方式改革向纵深推进。
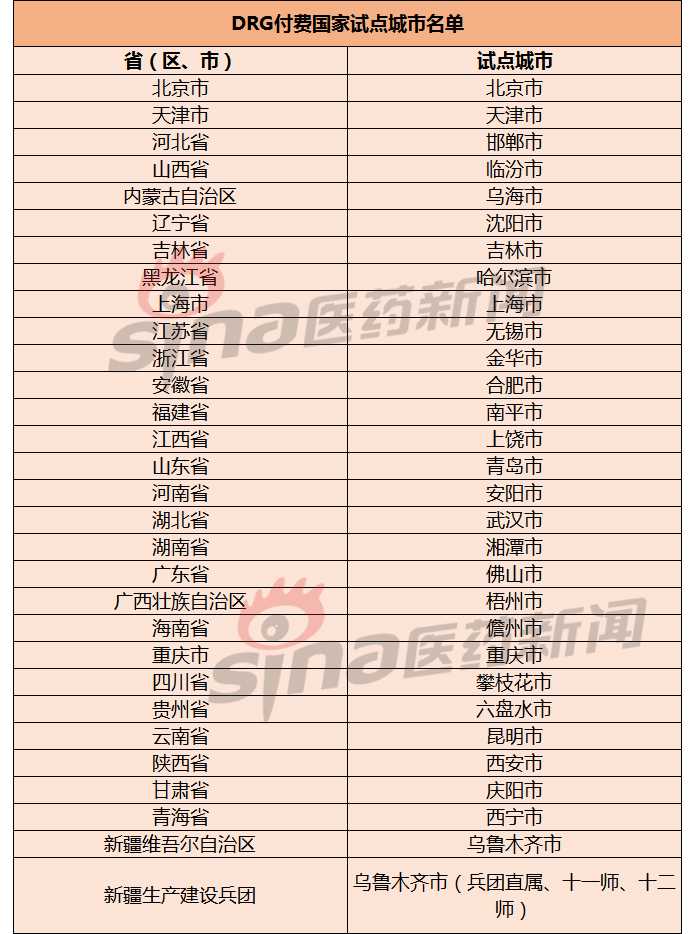
文件要求各试点城市和省份在国家DRG支付试点工作组的统一领导下,按照“顶层设计、模拟测试、实际支付”三步走的思路,确保完成各阶段任务,确保2020年模拟运行,2021年启动实际支付。
重点任务包括:
1.健全DRG付费的信息系统
试点城市要在统一使用国家制定的疾病诊断、手术操作、药品、医用耗材和医疗服务项目代码的基础上,按照DGR支付的要求,完善医保支付信息系统,处理好与试点医疗机构的数据接口,确保试点医疗机构与医保支付系统的顺畅衔接。
2.制定用于医保支付的DRG分组
各试点城市要按照国家制定的DRG分组技术规范的要求,在核心DRG(A-DRG)的基础上,结合本地实际,制定本地的DRG分组制度和费率权重计算等技术标准,实现全国医疗保险支付使用的DRG分组框架基本统一。
3.统一DRG医保信息采集
试点城市要组织医疗保险经办机构和医疗机构按照国家试点工作组的要求和医疗保险信息采集的标准,上报前三年的基础数据。在模拟测试阶段,按照全国统一的医疗保险信息采集标准采集医疗机构相关数据,并统一报送。
4.不断完善医保支付政策和经办管理流程
各试点市、省要按照全国DRG支付工作组的要求,参与和配合医保支付政策和经办管理流程的制定,并根据当时的实际情况,进一步完善医保支付政策、经办管理流程和定点管理协议,不断完善DRG支付体系。
5.加强对医保定点医疗机构的管理
要引导参加DRG试点的医疗机构完善内部医疗管理制度,加强对医疗行为、病历编码和服务质量的监管,完善以保证质量、控制成本、规范诊疗、提高医务人员积极性为核心的管理机制,充分发挥医保支付的激励约束作用。
各试点城市在开展DRG试点的同时,要进一步完善总额医保预算管理制度,对DRG无法结算的病例,要进一步推进基于大数据的按病种付费、按床日付费、按人头付费工作,建立多元复合的医保支付体系。
为完善试点工作机制,确保试点取得实效。文件指出,DRG支付国家试点涉及多个部门,需要试点医疗机构的广泛参与和专家的密切配合。要在DRG支付国家试点工作小组的统一领导下,健全和完善工作机制,确保试点取得实效。
具体涉及:
1.建立逐级培训工作机制
国家将在省级和试点城市组织开展医保部门骨干人员和核心专家培训。各省(区、市)和试点城市负责相关部门、医疗机构和当地专家的其他人员的培训。有必要确保
及时总结交流试点城市的经验和做法,并逐级上报。实行重要政策文件和技术规范报送制度。实施DRG支付全国试点情况通报制度。通过年度经验交流会、现场会、专题培训班等形式,推广好的经验和做法。
2.建立定期评估工作机制
试点城市和省份的医保、财政、医疗卫生、中医药管理等部门要加强沟通协调,及时研究处理试点中存在的问题,采取有针对性的措施;与DRG支付国家试点工作组建立密切沟通机制,形成合力,共同规划和推进工作。